Hiện tượng nhiễm trùng khoang cổ sâu luôn là một thách thức trong điều trị đối với những bác sĩ thuộc chuyên khoa Tai – Mũi – Họng, phẫu thuật lồng ngực, hồi sức,… Khó khăn trong việc chẩn đoán và điều trị khiến những tổn thương ngày càng lan rộng. Nếu không có biện pháp can thiệp kịp thời của y học sẽ khiến người bệnh có nguy cơ tử vong cao.
Nhiễm trùng cổ sâu là gì?
Nhiễm trùng cổ sâu là bệnh lý nhiễm trùng các khoang sâu của vùng đầu mặt cổ, có khả năng lan tỏa theo các khoảng cân cơ. Mặc dù thuốc kháng sinh góp phần làm hạn chế tình trạng mắc phải căn bệnh này. Thế nhưng việc điều trị vẫn còn là một thách thức đối với các bác sĩ chuyên khoa ở khoa tai mũi họng, phẫu thuật lồng ngực, hồi sức… Do cấu tạo về mặt giải phẫu vùng cổ mặt, tổn thương nằm sâu khó phát hiện sớm, khiến bệnh khó chẩn đoán và điều trị. Điều này khiến cho các cơ quan quan trọng như thần kinh, mạch máu lớn dễ bị tổn thương và lan rộng.

Sự lây lan nhanh chóng từ khoang này sang khoang khác gây nguy hiểm cho người bệnh. Đường vào của những ổ nhiễm trùng khoang dâu này là từ răng miệng hoặc họng miệng. Những tổ chức bị viêm có thể tạo ra những ổ áp xe hoại tử hay sinh hơi. Vi khuẩn gây bệnh thường do chủng vi khuẩn khác nhau, bản thân chúng cũng có sự kháng kháng sinh. Cộng thêm với những yếu tố thuận lợi như: Hệ miễn dịch suy giảm, bệnh tiểu đường, đang sử dụng thuốc kháng viêm corticoid kéo dài. Bệnh nhiễm trùng cổ sâu được đánh giá là tình trạng gây nguy hiểm cho sức khỏe. Nếu người bệnh không được điều trị sớm và tích cực thì tỷ lệ tử vong là rất cao.
Nguyên nhân gây bệnh
Nhiễm trùng cổ sâu được gây ra cùng lúc bởi nhiều tác nhân gây bệnh. Tuy nhiên một số trường hợp không rõ nguyên nhân gây bệnh. Dưới đây là những tác nhân gây bệnh thường gặp nhất:
- Nguyên nhân thứ phát từ những ổ nhiễm trùng ở các cơ quan lân cận như họng miệng, họng mũi, đặc biệt là khu vực amidan.
- Các vấn đề về răng miệng cũng là nguyên nhân thứ phát gây ra bệnh nhiễm trùng cổ sâu như: Sâu răng, áp xe chân răng, vệ sinh răng miệng kém, vừa mới nhổ răng.
- Chấn thương ở vùng họng, thực quản. Những chấn thương này có thể xuất phát từ bên ngoài hoặc xuất hiện sau khi người bệnh thực hiện phẫu thuật vùng hàm mặt, phẫu thuật nội soi chẩn đoán hay điều trị.
- Những nguyên nhân hiếm gặp hơn có thể là do viêm xoang, viêm tắc nghẽn tuyến nước bọt, các đường dò nhiễm trùng, bệnh lao cột sống cổ, viêm xương chũm,…
- Đặc biệt nguyên nhân gây nhiễm trùng cổ sâu là do các loại vi khuẩn thường trú trong họng miệng như: Vi khuẩn hiếu khí, ái khí: H. influenza, S. pneumonia, Klebsiella, Borrelia vincentii, Neisseria. Vi khuẩn kỵ khí: Peptostreptococcus, Bacteroides, Fusobacterium. Vi khuẩn streptococcus, staphylococcus, trực khuẩn gram (-)
Phương pháp chẩn đoán
Có 2 phương pháp chẩn đoán tình trạng nhiễm trùng cổ sâu đó là chẩn đoán lâm sàng và cận lâm sàng:
Lâm sàng:
- Tại chỗ: Quan sát bằng mắt thường thấy cổ bị viêm sưng, nóng, đỏ đau, phù nề vùng nhiễm trùng.
- Chọc hút ra mủ là dấu hiệu cho thấy có ổ áp xe bên trong.
- Biểu hiện của tình trạng nhiễm trùng huyết.
- Nước bọt ứ đọng trong miệng, trong họng sưng phồng bất đối xứng.
- Khít hàm, rát họng.
- Khó nuốt, cơn đau nhói lên tai do viêm khớp phần phễu.
- Khó nói, khàn tiếng do liên quan đến dây thần kinh X.
- Giọng nói bị thay đổi, thậm chí là thay đổi tổng trạng.
Cận lâm sàng:
- Xét nghiệm công thức máu: Giúp chẩn đoán, theo dõi và tiên lượng.
- CRP (C Reactive Protein): Giúp chẩn đoán theo dõi và tiên lượng.
- PCT (Procalcitonin máu): Giúp chẩn đoán, theo dõi và tiên lượng.
- Siêu âm: Giúp chẩn đoán theo dõi và tiên lượng.
- X.Quang cổ nghiêng: Có giá trị tầm soát, chính xác khoảng 80% giúp đánh giá khoang sau và khoang trước khí quản.
- X-Quang ngực thẳng: Có thể phát hiện giãn rộng của trung thất, tràn dịch màng phổi,…
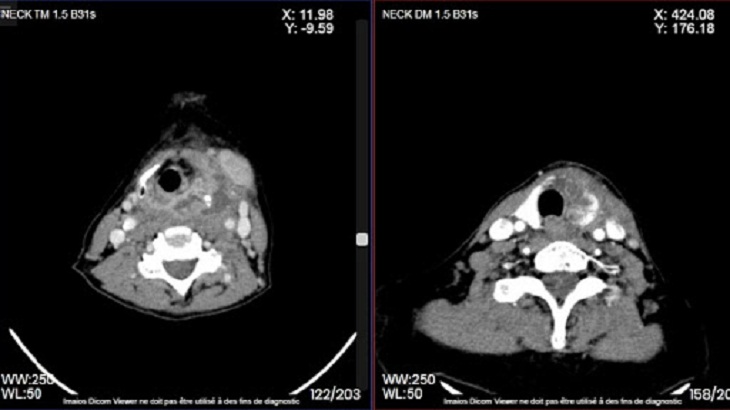
- CT scan có cản quang: Giúp chẩn đoán chính xác vị trí nhiễm trùng để tiện theo dõi.
- Cộng hưởng từ (MRI) có cản từ: Giúp đánh giá mô mềm và mạch máu.
- Cấy mủ làm kháng sinh đồ: Phết họng, cấy máu, cấy đàm, chọc hút mủ ổ áp xe tìm vi trùng và làm kháng sinh đồ.
Phương pháp điều trị nhiễm trùng cổ sâu
Mục đích của việc điều trị bệnh nhiễm trùng cổ sâu là giúp người bệnh kiểm soát được tình trạng bệnh, tránh sự lây lan của các ổ viêm về phía trung thất và kiểm soát được những biến chứng có thể xảy ra. Điều này có nghĩa là cần phối kết hợp giữa nhiều phương pháp điều trị với nhau, bao gồm điều trị ngoại khoa và hồi sức tích cực. Trong đó, mục đích của việc điều trị ngoại khoa là nhằm loại bỏ đi những tổ chức bị hoại tử, dẫn lưu những ổ tích tụ mủ được phát hiện thông qua lúc chẩn đoán hình ảnh CT Scan có thuốc phản quang. Từ đó xác định được nguyên nhân gây bệnh là do loại vi khuẩn nào.
Nguyên tắc điều trị tình trạng nhiễm trùng cổ sâu
Dưới đây là phác đồ điều trị bệnh nhiễm trùng cổ sâu do các bác sĩ chuyên khoa cũng cấp:
- Đảm bảo đường thở của bệnh nhân: Nếu bệnh nhân có thở khò khè do tắc nghẽn đường hô hấp trên thì cho thở O2 ấm, đặt nội khí quản hoặc mở khí quản khi có hiện tượng khó thở, nên rút canula khí quản sớm sau 24-48 giờ.
- Bồi hoàn nước và điện giải: Vì bệnh nhân không nuốt và không ăn được, kiểm tra ion đồ, bồi hoàn điện giải, nuôi ăn qua tuve Levin.
- Một số trường hợp cần phải mở khí quản và soi thanh quản trực tiếp. Tuy nhiên điều này có thể khiến áp xe bị vỡ gây viêm phổi.
Vai trò của thuốc kháng sinh và kháng viêm trong điều trị nhiễm trùng cổ sâu
Thuốc kháng sinh và kháng viêm là 2 loại thuốc không thể thiếu trong điều trị nhiễm trùng cổ sâu:
Vai trò của kháng sinh
Kháng sinh nên chỉ định dùng sớm theo đường uống hoặc đường truyền tĩnh mạch, sử dụng với liều tối đa ngay từ đầu. Một số loại kháng sinh được sử dụng trong điều trị nhiễm trùng cổ sâu bao gồm:
- Cephalosporin III kết hợp với Metronidazole.
- Nhiễm trùng khoang trước sống thường hay dùng kháng sinh chống lại cầu khuẩn gam dương (Vancomycin) và gam âm (Cefepime).
- Điều chỉnh liều lượng của các loại thuốc kháng sinh khi có kết quả cấy vi trùng.
- Nếu việc điều trị kháng sinh sau 24-48 tiếng mà không đem lại hiệu quả thì cần xem lại. Có thể sẽ phải cho làm lại hình ảnh học và tiến hành phẫu thuật rạch dẫn lưu.
- Nhiều trường hợp người bệnh bị áp xe cổ sâu có thể thuyên giảm nhờ điều trị nội khoa.

Vai trò của kháng viêm không chứa steroid và Corticoids
Thuốc kháng viêm đóng vai trò quan trọng trong phẫu thuật dẫn lưu áp xe, có thể để đến như:
- Đảm bảo đường hỗ hấp trước khi rạch dẫn lưu áp xe.
- Hạn chế việc tự soi khám hoặc kích thích trong họng.
- Chỉ rạch khi có trên hình ảnh chụp CT San có ổ áp xe rõ ràng hoặc khi áp xe trên 3cm.
- Mở đủ rộng ổ áp xe (2-3cm), đảm bảo dẫn lưu tốt vết thương và bóc tác hết các ổ mủ.
- Mủ hoặc mẫu mô sẽ được nhuộm gram soi tìm nấm, cấy tìm vi trùng kỵ khí, ái khí.
- Mô gửi cho giải phẫu bệnh.
- Thường xuyên cắt lọc các mô hoại tử, thay băng 2-3 lần/ngày, hoặc đặt hệ thống dẫn lưu tưới rửa liên tục trong những trường hợp nhiễm trùng lan rộng.
- Rửa vết thương và tưới rửa liên tục: Thường sử dụng NaCl 0.9%, có thể thay thế các loại dung dịch khác như: Betadin: 1/10, Oxy già (H2O2): 1/6 – 1/10, Chlohexan…
- Dùng xy lanh loại 60cc bơm dung dịch vào khu vực bị viêm nhiễm để giúp rửa trôi đi vi khuẩn và các mô viêm hoại tử.
- Rửa họng liên tục: Khi ổ áp xe nằm sâu, có xuất hiện mủ, mô hoại tử nhiều. Trong 2-3 ngày đầu nên dùng dung dịch nước muối pha H2O2 để rửa họng, sau đó có thể chuyển sang dùng nước muối có pha Betadin.
Điều trị đối với bệnh nhân bị áp xe amidan
Tác nhân gây bệnh là vi khuẩn Group A Streptococcus (S.pyogenes), Peptostreptococcus spp, Fusobacterium spp.
- Với người bệnh bình thường: Sử dụng ampicillin-sulbactam 3g (TM) mỗi 6h hoặc penicillin G 2-4 MU (TM) mỗi 4-6h kết hợp với metronidazole 500mg (TM) mỗi 6-8h hoặc Clindamycin 600mg (TM) mỗi 6-8h.
- Với người bị suy giảm hệ miễn dịch: Sử dụng Cefepime 2g (TM) mỗi 12h kết hợp với metronidazole 500mg (TM) mỗi 6-8h / đơn trị liệu: Imipenem 500mg (TM) mỗi -6h / meropenem 1g mỗi -8h hoặc piperacillin tazobactam 4.5g (TM) mỗi -6h.
Điều trị đối với bệnh nhân bị viêm tuyến mang tai
Tác nhân gây bệnh là vi khuẩn Staphylococcus arureus, viridans, streptococci, Bacteroides spp, Peptostreptococcus spp.
- Với người bệnh bình thường: Sử dụng Nafcillin 1.5g TM mỗi 4h / Vancomycin 15-20 mg/kg TM mỗi 8-12h / Linezolid 600mg uống / TM mỗi 12h / metronidazole 500mg TM mỗi 6-8h.
- Với bệnh nhân bị suy giảm hệ miễn dịch: Sử dụng thuốc Vancomycin 15-20mg/kg (TM) mỗi 8-12h / Linezollid 600mg uống hoặc TM môi 12 h cộng thêm một loại kháng sinh sau: Cefepine 2g TM mỗi 12h cộng metronidazole 500 mg TM mỗi 6-8h hoặc Imipenem 500 mg TM mỗi 6h hoặc Metropenem 1g TM mỗi 8h hoặc Piperacillin tazobactam 4.5g mỗi 6h.
Điều trị đối với bệnh nhân bị áp xe khoang dưới hàm
Tác nhân gây bệnh là vi khuẩn Streptococci, Staphilococcus spp, Peptostreptococcus spp, Bacteroides spp.
- Với bệnh nhân bình thường: Sử dụng thuốc Ampicillin sulbactam 3g TM mỗi 6h hoặc Penicillin G 2-4 MU TM mỗi 4-6h cộng với metronidazole 500mg TM mỗi 6-8h hoặc Clindamycin 600mg TM mỗi 6-8h.
- Với bệnh nhân suy giảm miễn dịch: Sử dụng thuốc Cefepime 2h TM mỗi 12h cộng với metronidazole 500mg TM mỗi 6-8h. Hoặc đơn trị liệu với thuốc Imipenem 500mg (TM) mỗi – 6h hoặc meropenem 1g mỗi -8 h hoặc piperacillin tazobactam 4.5g (TM) mỗi -6h.
Điều trị đối với bệnh nhiễm trùng khoang cạnh hầu và khoang sau hầu
Tác nhân gây bệnh là do vi khuẩn Viridans và streptococci khác, staphylococcus spp, Peptostreptococcus spp, Bacteroides spp.
- Với người bệnh bình thường: Sử dụng thuốc Ampicillin sulbactam 3g TM mỗi 6h hoặc Penicillin G 2-4 MU TM mỗi 4-6h cộng viws metronidazole 500mg TM mỗi 6-8h hoặc clindamycin 600mg TM mỗi 6-8h.
- Với người bệnh bị suy giảm hệ miễn dịch: Sử dụng Cefepime 2g TM mỗi 12h cộng với metronidazole 500mg TM mỗi 6-8h hoặc đơn trị liệu: Imipenem 500 TM mỗi 6h hoặc meropenem 1g TM mỗi 8h hoặc Piperacillin tazobactam 4.5g TM mỗi 6h.
Phẫu thuật dẫn lưu
Phương pháp này áp dụng cho những trường hợp bệnh nặng, có khối áp xe chứa mủ.
- Vị trí rạch dẫn lưu phụ thuộc vào vị trí áp xe và các mối liên quan với các cấu trúc khác ở vùng cổ, có thể đường rạch trong miệng, hoặc đường rạch dẫn lưu ra ngoài.
- Việc chọc hút áp xe sau khi đã siêu âm hoặc chụp CT scan được sử dụng trong các trường hợp áp xe nhỏ, chưa lan sang những khu vực khác tại khoang cổ sâu. Kỹ thuật này giúp tránh các thao tác trên không làm ảnh hưởng nhiều đến các cấu trúc sinh tồn quan trọng ở vùng cổ.
Biến chứng nguy hiểm của bệnh
Bệnh nhiễm trùng cổ sâu gây ảnh hưởng nghiêm trọng tới sức khỏe của người bệnh. Nếu không được chẩn đoán và điều trị kịp thời và tích cực, người bệnh có thể gặp phải những biến chứng nguy hiểm như:
- Tình trạng viêm nhiễm lan rộng ra các khoang cổ sâu khác do một số khoang cổ thường thông với nhau.
- Người bệnh bị phù nề, chèn ép gây tắc nghẽn đường thở, gây hiện tượng khó thở, thậm chí là tắc thở lúc nửa đêm.
- Người bệnh bị viêm nhiễm ở vùng trung thất, áp xe trung thất.
- Người bệnh bị hoại tử hoặc thuyên tắc động mạch, tĩnh mạch cảnh.
- Biến chứng lớn nhất của nhiễm trùng cổ sâu đó là gây sốc nhiễm trùng, dẫn đến tử vong.
Để phòng ngừa những biến chứng nguy hiểm có thể xảy ra, người bệnh sau khi thực hiện điều trị bệnh nhiễm trùng ổ sâu cần lưu ý những điều sau:
- Kiểm tra công thức máu, chụp X-quang phổi sau 24 giờ thực hiện phẫu thuật điều trị.
- Kiểm tra sinh hiệu, lượng đường huyết.
- Kiểm tra tình trạng vết mổ.
- Thay băng từ 2-3 lần/ngày, cắt lọc mô hoại tử.
Việc chậm trễ trong chẩn đoán và điều trị bệnh nhiễm trùng cổ sâu sẽ gây ra những tác hại khôn lường đến sức khỏe người bệnh. Do đó, bệnh nhân ngay khi phát hiện mình có những dấu hiệu bất thường của sức khỏe, cần phải đi thăm khám bác sĩ để được điều trị ngay.